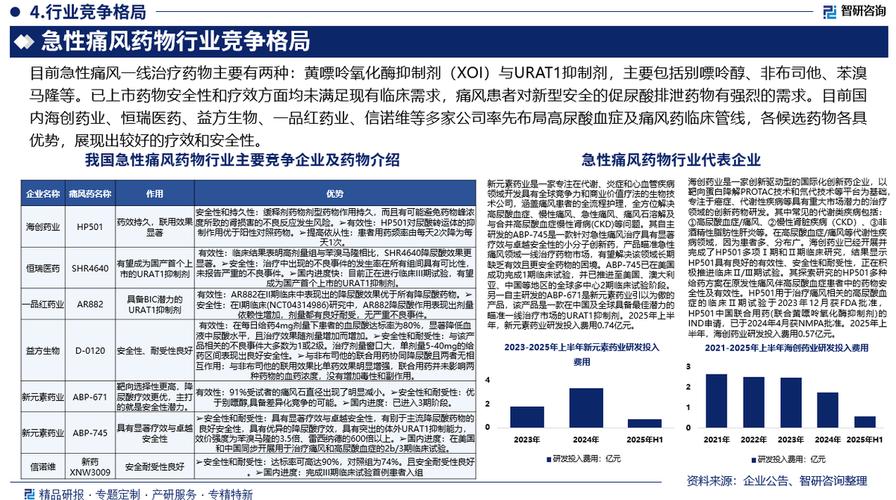
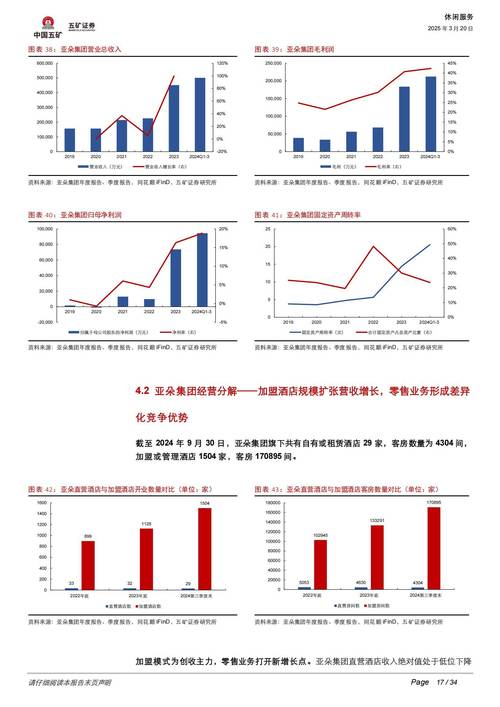
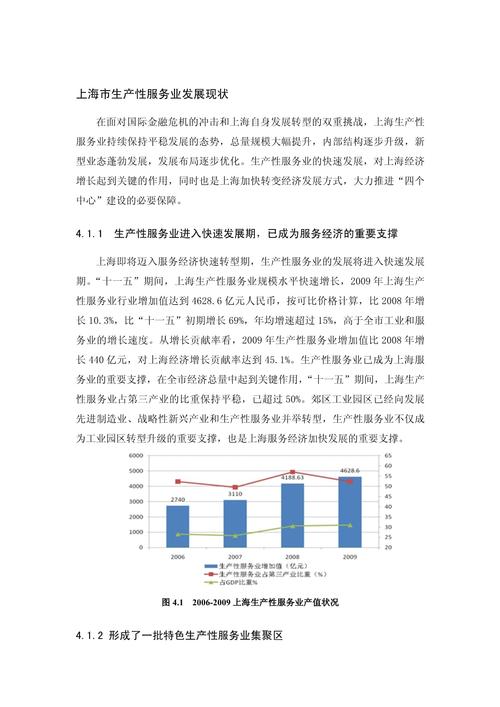
痛风药物合成发展前景如何?
痛风药物合成领域正处于一个机遇与挑战并存、创新与突破并存的黄金发展期,随着对疾病机制的深入理解和生物技术的飞速发展,未来将有更多、更安全、更有效的药物问世。
(图片来源网络,侵删)
现有疗法的局限性与未满足的医疗需求
痛风药物研发的巨大动力,主要源于现有疗法的诸多不足:
-
别嘌醇与丙磺舒:
- 局限性:别嘌醇可能引起严重的超敏反应综合征,且对部分患者效果不佳,丙磺舒是促排泄药,对肾功能不全患者效果有限,且可能增加尿路结石风险。
- 未满足需求:需要更安全、更高效的黄嘌呤氧化酶抑制剂。
-
非布司他:
- 局限性:虽然比别嘌醇更安全,但仍存在心血管安全性的争议,长期使用的安全性数据仍在积累中。
- 未满足需求:心血管安全性更优、适用于合并心血管疾病的痛风患者的新药。
-
苯溴马隆:
(图片来源网络,侵删)- 局限性:促尿酸排泄作用受肾功能影响大,且有肝毒性风险,在中国等许多国家已不作为一线推荐。
- 未满足需求:更安全、不受肾功能限制的促尿酸排泄药。
-
传统抗炎药物(NSAIDs、秋水仙碱、糖皮质激素):
- 局限性:这些药物主要用于痛风急性发作的消炎止痛,而非降尿酸,它们本身有胃肠道、肾脏、骨髓抑制等多种副作用,不适宜长期预防性使用。
- 未满足需求:更安全、起效更快、副作用更小的急性期抗炎药物。
现有药物在安全性、适用人群、作用机制和长期疗效上存在明显短板,这为新型药物的研发提供了广阔的空间。
未来药物合成与研发的主要方向
基于上述未满足的需求,未来的痛风药物研发将围绕以下几个核心方向展开:
更优的尿酸合成抑制剂
目标是开发出比非布司他更安全、更高效的XO抑制剂。
(图片来源网络,侵删)
- 策略:
- 结构优化:在非布司他的化学结构基础上进行修饰,降低其对心血管系统的潜在影响,通过改变侧链基团,使其对XO的选择性更高,或减少对其他酶的干扰。
- 全新骨架发现:利用计算机辅助药物设计和高通量筛选,发现具有全新化学结构、作用机制独特的XO抑制剂,这可以从天然产物库或虚拟化合物库中寻找先导化合物。
- 前景:这是最直接、最成熟的方向,一旦能克服心血管安全性问题,将具有巨大的市场潜力。
靶向尿酸转运通道的药物
这是目前最热门、最具颠覆性的方向,尿酸在体内的平衡依赖于肾脏的四个关键转运蛋白:
- URAT1 (SLC22A12):负责尿酸的重吸收(“泵进去”)
- GLUT9 (SLC2A9):负责尿酸的重吸收
- OAT1 (SLC22A6) 和 OAT3 (SLC22A8):负责尿酸的分泌(“排出来”)
通过精准调控这些通道,可以实现“只重吸收不分泌”或“只分泌不重吸收”的效果。
- 策略:
- URAT1抑制剂(促排泄):这是Lesinurad(莱西瑞德)的作用机制,它通过抑制URAT1,减少尿酸重吸收,从而促进尿酸排泄,但其单药使用可能导致肾功能损伤,目前只能作为非布司他的补充疗法。未来的合成方向是开发单药使用更安全、选择性更高的URAT1抑制剂。
- GLUT9抑制剂(促排泄):GLUT9是URAT1的“帮凶”,同时抑制两者可能产生协同效应,效果更强,这是当前研发的热点。
- OAT1/OAT3激活剂(促排泄):直接激活分泌通道,理论上可以绕过肾功能不全的问题,因为其作用机制不依赖肾小球滤过率,这被认为是极具潜力的“下一代”促排泄药物。
- 前景:靶向转运蛋白的药物具有高选择性、强效性的潜力,有望实现“精准降尿酸”,副作用更小,适用人群更广(尤其是肾病患者)。
靶向痛风炎症通路的新型抗炎药
传统抗炎药副作用大,未来将致力于开发针对痛风炎症核心机制的靶向药物。
- 策略:
- NLRP3炎症小体抑制剂:尿酸盐结晶是激活NLRP3炎症小体的关键扳机,后者导致IL-1β等强烈致炎因子的释放,抑制NLRP3可以“釜底抽薪”,从源头上阻断炎症反应。
- 代表药物:Canakinumab(卡那单抗)是IL-1β的单克隆抗体,已证明对难治性痛风有效,但其为注射剂,价格昂贵。
- 合成方向:开发口服、小分子、高选择性的NLRP3抑制剂,这是目前全球各大药企竞争的焦点,已有多个候选药物进入临床II/III期。
- 其他靶点:如靶向IL-1受体、TNF-α等,但NLRP3通路被认为是痛风炎症最核心的靶点。
- NLRP3炎症小体抑制剂:尿酸盐结晶是激活NLRP3炎症小体的关键扳机,后者导致IL-1β等强烈致炎因子的释放,抑制NLRP3可以“釜底抽薪”,从源头上阻断炎症反应。
- 前景:这类药物不仅能快速止痛,更重要的是能预防痛风石的形成和关节的破坏,有望改变痛风的治疗范式,从“治痛”转向“治病”。
联合疗法与复方制剂
针对痛风复杂的病理生理过程,单一药物往往难以达到理想效果。
- 策略:
- “降酸+抗炎”复方:将降尿酸药物(如XO抑制剂)与急性期抗炎药(如NLRP3抑制剂)制成复方片剂,患者在开始降尿酸治疗时,可以同时预防痛风急性发作,无需额外服用多种药物,提高患者依从性。
- “双重靶点”药物:通过药物化学手段,设计出一种分子,同时具有抑制XO和抑制URAT1(或激活OAT)的双重作用,这可以实现“1+1>2”的效果,用更低的剂量达到更强的降尿酸效果,并可能减少副作用。
- 前景:联合疗法和复方制剂是提高疗效、简化治疗方案的重要途径,是未来药物开发的重要商业模式。
面临的挑战
- 研发难度高:靶向蛋白(如转运蛋白、NLRP3)的结构复杂,设计高选择性、高活性的小分子抑制剂难度极大。
- 临床终点挑战:对于降尿酸药物,临床试验的主要终点是血尿酸水平的下降,这相对容易评估,但对于抗炎和预防关节损伤的药物,需要长期、大规模的临床试验来证明其结构性获益,成本高昂且周期漫长。
- 安全性考量:任何新药都必须经过严格的长期安全性评估,特别是心血管、肝脏和肾脏安全性,这是痛风药物研发中不可逾越的红线。
- 市场竞争激烈:非布司他等已占据市场,新药必须在疗效、安全性或便利性上有显著优势才能脱颖而出。
整体前景展望
| 药物类别 | 代表药物 | 研发方向/前景 |
|---|---|---|
| XO抑制剂 | 别嘌醇、非布司他 | 成熟市场,但仍有创新空间,开发心血管安全性更优的新一代XO抑制剂。 |
| URAT1抑制剂 | Lesinurad | 潜力巨大,但需突破单药限制,开发更安全、可单药使用的新一代URAT1/GLUT9双重抑制剂。 |
| OAT激活剂 | (尚无上市药物) | 最具颠覆性的潜力方向,有望成为肾功能不全患者的首选,是研发热点。 |
| NLRP3抑制剂 | (尚无上市口服小分子) | 未来抗炎治疗的革命者,口服小分子NLRP3抑制剂一旦成功,将改变急性期和慢性期治疗格局。 |
| 复方制剂 | (尚无主流复方) | 提高依从性的重要途径,将降酸药与抗炎药或双重靶点药物结合,是未来的重要趋势。 |
痛风药物合成的发展前景极为光明,未来的趋势是:
- 从“广谱”到“精准”:从非特异性的抗炎和抑制XO,转向精准靶向尿酸转运通道和炎症小体。
- 从“治标”到“治本”:从单纯止痛和降尿酸,转向预防关节破坏、逆转痛风石,实现疾病的根本性控制。
- 从“单一”到“组合”:通过复方制剂或双重靶点药物,实现高效、安全、便捷的治疗。
对于药物化学家和制药企业而言,痛风领域是一个充满机遇的蓝海,谁能率先在OAT激活剂、口服NLRP3抑制剂或安全性卓越的新一代XO抑制剂等方向取得突破,谁就能在未来痛风市场中占据主导地位。
文章版权及转载声明
作者:99ANYc3cd6本文地址:https://bj-citytv.com/post/4610.html发布于 01-19
文章转载或复制请以超链接形式并注明出处北京城市TV